Умение поддержать проходимость ВДП является важным для врача анестезиолога-реаниматолога. Способность обеспечить должную вентиляцию легких различными методами при трудной интубации трахеи является показателем мастерства врача-специалиста. Трудная интубация трахеи требует от медицинского персонала решительности, большого объема знаний и умение быстро принимать решения. [1]
Трудная интубация трахеи может стать серьезной проблемой для начинающих специалистов, которые не целиком освоили весь перечень методов обеспечения проходимости ВДП. В случае не прогнозированной трудной интубации трахеи у врача есть две попытки для осуществления интубации трахеи классическим методом. При прогнозировании трудной интубации трахеи используются классификации Маллампати и Кормака — Лехана. Шкала Маллампати основана на визуальной оценке визуализации структур ротоглотки. Если врач во время предоперационного осмотра поставил класс Маллампати 1 или 2 — риск трудной интубации минимален. Оценка 3 является индикатором для врача, сообщающая ему об вероятной трудной интубации трахеи. Оценка 4 — интубация трахеи при проведении прямой ларингоскопии невозможна. В ситуациях, когда специалист подозревает трудную интубацию трахеи необходимо заранее продумать и подготовить все необходимое для обеспечения проходимости ВДП альтернативными методами. В современных реалиях существуют различные альтернативные методы обеспечения проходимости ВДП; к наиболее распространенным относят: слепую назотрахеальную интубацию трахеи, ретроградную интубацию трахеи, интубацию трахеи с использованием фибробронхоскопа, интубацию трахеи в сознании с использованием местных анестетиков, использование ларингеальной маски, использование видеоларингоскопов, интубацию комбинированной трубкой. [1,2,3]
Каждый из этих методов имеет как преимущества, так и недостатки (табл. 1).
Кроме того, на выбор альтернативного метода обеспечения проходимости ВДП влияет конкретная клиническая ситуация.[3] Таблица 1. Сравнение преимуществ и недостатков основных методов обеспечения проходимости ВДП. Так, например, прямая ларингоскопия невозможна у пациентов и избыточной массой тела, у пациентов с подозрением на повреждение шейного отдела позвоночника. У пациентов с избыточной массой тела ограничена подвижность шейного отдела позвоночника, что делает практически невозможным разгибание головы и открывание дыхательных путей. Причиной этому является избыточное отложение жировой ткани в подкожно-жировой клетчатке шеи. У пациентов с переломом шейного отдела позвоночника прямая ларингоскопия невозможна, так как присутствует риск повреждения спинного мозга и, как следствие, тетрапарез ниже места повреждения, что обозначает инвалидизацию пациента.
У таких пациентов прибегают к методам, которые не требуют разгибания головы пациента, это такие методы, как: фиброоптическая интубация (при наличии фибробронхоскопа в больнице), ретроградная интубация трахеи. У пациентов с избыточной массой тела, выбор метода зависит от конституции тела пациента, его массы тела, длины шеи и подвижности в затылочном суставе. Выбор метода может быть ограничен только сменой размера клинка ларингоскопа на более большой, либо сменой типа клинка. Если смена клинка не принесла результата, есть возможность попробовать придать пациенту улучшенное положение Джексона, что позволит выровнять зрительную ось врача и ось трахеи [1,3].
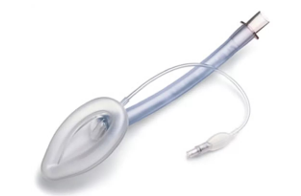
В ситуации, когда придание пациенту улучшенного положения по Джексону не принесло никаких результатов, необходимо использовать фиброброхноскоп (при его наличии в больнице), либо ларингеальную маску (далее ЛМ), которая в современное время вытеснила комбинированную трубку и, постепенно, вытесняет эндотрахеальную трубку (далее ЭТТ). Использование ЛМ имеет свои преимущества и недостатки в сравнении с ЭТТ ЛМ в современной практике стала одним из ведущих методов выбора поддержания проходимости ВДП в ситуациях, когда интубация невозможна. С ее помощью можно обеспечить лишь частичную защиту трахеи от попадания в нее содержимого глотки (но не от регургитации желудочного содержимого). Помимо обеспечения необходимой вентиляции через ЛМ, ее можно использовать как проводник для ЭТТ при трудной интубации трахеи.
Ретроградная интубация трахеи является одним из самых инвазивных методов обеспечения проходимости ВДП, на ровне с коникотомией и трахеостомией. В современной практике данный метод обеспечения проходимости теряет свою популярность, в связи с высокими рисками развития осложнений [1].
Слепая назотрахеальная интубация используется постоянно в челюстно-лицевой хирургии, когда необходимо обеспечить доступность хирургам к верхней или нижней челюсти. Это делает невозможным оротрахеальную интубацию трахеи. Для осуществления данной методики нет необходимости в проведении прямой ларингоскопии, однако для увеличения вероятности правильности позиционирования ЭТТ в трахее можно использовать щипцы Magill, но этот метод требует прямой ларингоскопии.
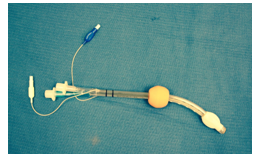
Комбинированная пищеводно-трахеальная трубка в настоящее время используется крайне редко в связи с тем, что наибольшее распространение получила ЛМ. Однако она успешно использовалась до изобретения ЛМ и получения широкого распространения. Она позволяет в слепую обеспечивать проходимость ВДП, не смотря на то, где она установлена. При заведении ее в пищевод — вентиляция идет через боковые отверстия, которые находятся напротив входа в гортань в таком случае. Другой вариант, когда данная трубка заведена в трахею — вентиляция обеспечивается через другое отверстие, которое находится в конце трубки [1,2]
Список литературы
1 Дж. Эдвард Морган-мл., Мегил С. Михаил, Майкл Дж. Марри Клиническая анестезиология. 4 изд. М.: БИНОМ, 2019.
2.Богданов А.Б., Корячкин В.А. Интубация трахеи. СПб.: Санкт-Петербургское медицинское издательство, 2004.
3.Клинические рекомендации Федерации Анестезиологов-Реаниматологов «обеспечение проходимости верхних дыхательных путей в стационаре (2-ой пересмотр), Москва 2018
4.Чуев П.Н., Буднюк А.А., Басенко И.Л. Алгоритмы трудной интубации трахеи.Киев, 2007. 52 с. Илл.ЗЗ. Табл.11. Библиогр.: в конце монографии.
List of references:
1.Dzh. Jedvard Morgan-ml., Megil S. Mihail, Majkl Dzh. Marri Klinicheskaja anesteziologija. 4 izd. M.: BINOM, 2019.
2.Bogdanov A.B., Korjachkin V.A. Intubacija trahei. SPb.: Sankt-Peterburgskoe medicinskoe izdatel’stvo, 2004.
3.Klinicheskie rekomendacii Federacii Anesteziologov-Reanimatologov «obespechenie prohodimosti verhnih dyhatel’nyh putej v stacionare (2-oj peresmotr), Moskva 2018
4.Chuev P.N., Budnjuk A.A., Basenko I.L. Algoritmy trudnoj intubacii trahei.Kiev, 2007. 52 s. Ill.ZZ. Tabl.11. Bibliogr.: v konce monografii.

